◆卓良珍醫師 路加傳道會董事長/台中榮民總醫院精神部特約主治醫師
前言:
照護失智患者是一項「利他」的偉大工作,對生命是有意義、有價值的,一路上燃燒自己,照亮別人的奉獻精神,值得敬佩與喝采。主耶穌說:「只要是作在我一個最小的弟兄身上,就是作在我的身上了。」(馬太福音25章40節,新譯本)
一、感官的照護要領:
失智症患者的感官會隨著年齡老化而逐漸退化,甚至會產生情緒低落、社交及人際關係退縮孤立,更加重失智症患者認知功能的惡化。
1. 視力問題:
(1)黃斑部退化:對於夜晚及距離感的視力逐漸退化,將直線看成彎曲或波浪狀,中央視區模糊,需加強光線亮度才看得見。若視力完全消失,腦部枕葉的代償機轉容易產生視幻覺。黃斑部病變剛開始是「乾型」(佔85~90%),漸漸演變成有眼底滲出液及血管病變的「溼型」(佔10~15%)。盡量避免長期暴露在強陽光下,室內亮度勿太刺眼,可適量補充葉黃素、維他命C、E、抗氧化食品、EPA及DHA等。
(2)白內障:40歲之後,水晶體的蛋白質開始解體且凝聚變得混濁,光線無法足夠抵達視網膜神經,導致視力模糊。糖尿病、眼球撞擊、長期在強光下工作等容易形成白內障,所引發的迷霧視線會影響學習及記憶能力。可透過局部麻醉置換人工水晶體來改善。
(3)青光眼:韓國健保局資料庫從2006年到2017年追蹤7萬多名45歲以上成人,發現青光眼患者罹患失智症的機率是正常人的1.9倍。青光眼會導致眼壓升高及視網膜神經受損,漸漸影響視力、學習力和記憶力,間接導致失智症惡化。可點眼藥水或手術治療。
(4)糖尿病視網膜病變:糖尿病沒控制好會引發視網膜微小血管滲漏出血,造成視力模糊或失明,其中有42%的機率會引發失智症。
(5)照護要領:
● 每年一次眼科檢查。
● 使用眼鏡或放大鏡協助調整視力,避免使用隱形眼鏡。
● 由醫師或社工師轉介低視力支持服務。
● 確認室內亮度足夠,有夜間照明燈。
● 物品置放在視野看得見的地方。
● 使用高畫質的對比色來協助定向感。
● 告訴患者你何時會在,何時離開。
● 海報或公佈欄使用大型記號及字體。
● 家具擺設勿時常變換或移動,簡化環境設施,保持走道暢通。
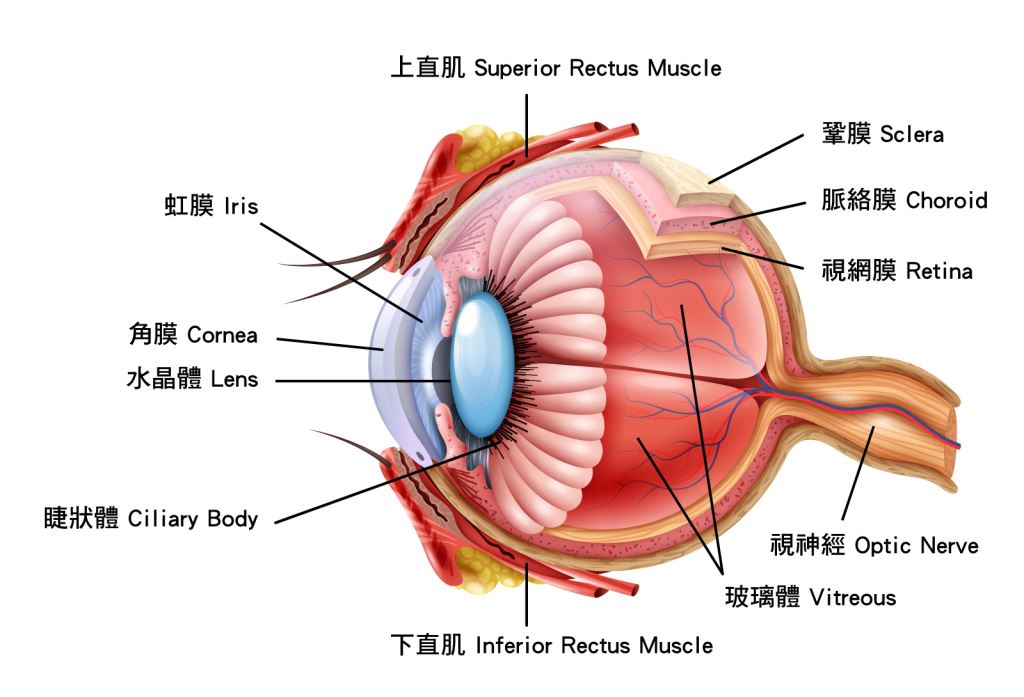 ▲眼睛構造介紹
2. 聽力問題:
▲眼睛構造介紹
2. 聽力問題:
(1)外耳道:堆積耳垢或珍珠瘤會短暫喪失聽力,清除污垢或點藥水可改善。
(2)中耳炎:會暫時性失聰,若三天後沒有恢復,使用抗生素消炎。
(3)永久性失聰:聽神經退化,對高頻率聲音遲鈍,可使用助聽器改善。
(4)耳硬化症:內耳骨的鈣化或過度增長,導致鐙骨隔開中耳與內耳,使得聲音不能傳到內耳的聽神經,可透過外科手術或使用助聽器改善。
(5)耳鳴:睡眠品質不好,腦內毒素清不掉,引發內耳淋巴液混濁而產生耳鳴。改善睡眠品質,轉移注意力不要一直專注在耳邊的聲音,能降低耳鳴的困擾。跟失智患者交談時,聲音要低沉且放慢些。
(6)照顧要領:
● 每年定期由耳科醫師檢查聽力。
● 確定助聽器是否戴妥,放置正確位置、管線暢通、電量足夠、開關打開、有無耳垢阻塞等。
● 說話前輕輕觸摸手臂,提醒患者專心開始說話。
● 使用清楚簡短的句子,聲音低沉慢慢說。
● 不論站立或坐著,以同樣視線的高度,靠近患者面對面溝通,讓患者看到 照顧者的唇部動作,協助聽力。
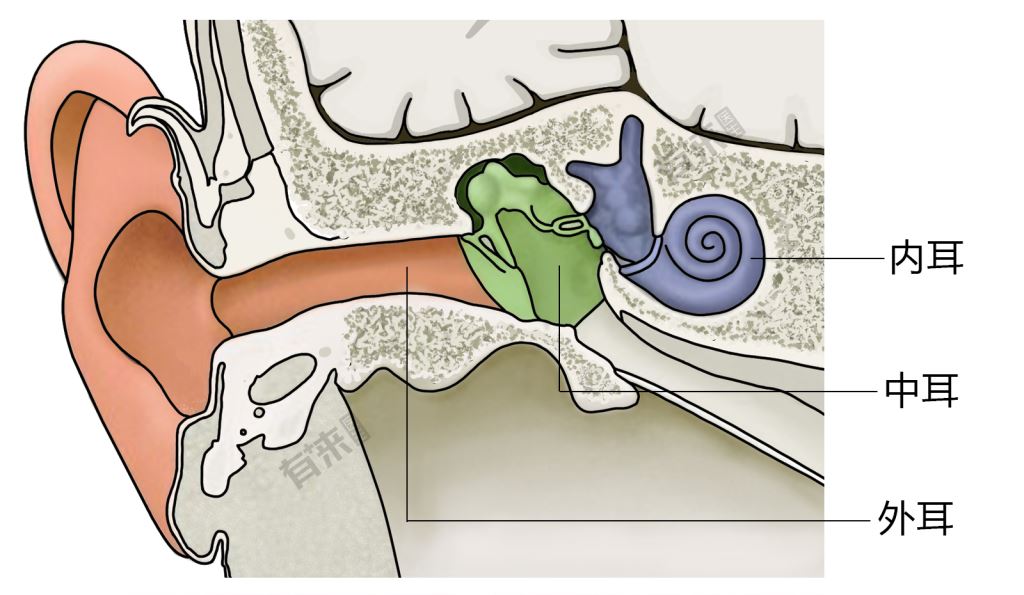 ▲耳朵構造介紹
3. 味覺、嗅覺的障礙:
▲耳朵構造介紹
3. 味覺、嗅覺的障礙:
(1)嗅覺感缺乏跟失智症的發展相關。目前發現腦部只有海馬迴及嗅覺神經細胞有幹細胞,嗅覺神經細胞萎縮會造成嗅覺失靈。
(2)味覺的損害比較緩慢,失智患者因為味覺遲鈍,往往要求食物裡多放些糖、鹽或辛辣調味,應盡量避免過重調味,可在清淡可口食物裡增加鮮味。
4. 觸覺的障礙:
皮膚跟神經系統皆屬於胚胎發育的外胚層,皮膚含有許多的神經終板,使觸覺變得敏感。失智患者失去觸覺的敏感度,對疼痛的警覺性也會降低,並引起平衡感及運動上的困難。
5. 體位感覺:
身體對空間的感覺來自於小腦統合的神經末梢、肌肉、肌腱關節及內耳迷路的反射回饋。失智患者由於相關腦部受損,導致步態、身體活動困難,甚至常失足跌倒。
二、跌倒的照護要領:
首先要暸解跌倒的原因:
1. 視力不良:對物體、階梯、路標看不清楚。
2. 罹患中風、帕金森氏症、關節炎:身體四肢活動不平衡。
3. 服用鎮靜劑、安眠藥、感冒藥:吃了昏昏沉沉,易分心。
4. 服用抗精神病藥物:產生類似巴金森氏症的錐體外徑路副作用,全身乏力 、抖動、僵硬、遲緩等。
5. 服用降血壓藥或某些藥物:引起姿勢性低血壓。
6. 體位姿勢變化太快:造成姿勢性低血壓。
7. 罹患肌少症:營養不良、缺乏運動、核心肌肉乏力,肌肉萎縮、雙足乏力 、不平衡。
8. 周遭環境不安全:地板溼滑、凹凸不平、有障礙物。
9. 不合身穿著:鞋子尺寸過大、衣服太寬鬆不合身。
三、失禁的照護要領:
1. 準備私人的尿壺或便盆,放在床鋪下方,方便隨時取用。
2. 失智患者會因為尿失禁而少喝水,須留意喝水量,避免脫水引發便祕及泌尿道感染。
3. 每2小時催促失智患者去小解,再漸漸延長時間,使尿液存留膀胱的時間加長。養成早餐後大便的習慣,防止便秘或便失禁。
4. 廁所標示要清楚,以防失智患者走錯地方;夜晚廁所的門及便盆座要加強照明,留意夜間如廁安全。
5. 浴室廁所設計盡量簡化,使用傳統廁浴設備,勿太現代化,讓失智患者習慣使用。
6. 穿著容易脫下的衣褲,方便穿脫。
7. 注意會陰部及周圍皮膚的狀況,保持乾燥及清潔。
8. 實施骨盆腔運動來強化骨盆肌肉,可控制尿失禁,或使用藥物改善膀胱張力。
9. 女性的壓力性尿失禁可藉手術將脫垂的骨盆腔肌肉重建復原;男性可切除過分肥大的前列腺,改善壓力性尿失禁。
10. 失智症末期安寧療護期可使用導尿管,讓患者臨終前能舒適些。
四、便秘的照護要領:
1. 輕度便秘只要多喝水,每天6到8大杯水或飲料,多吃高纖維蔬果,多走動讓腸子蠕動,每天固定排便時間,例如:早晨起床或早餐後。
2. 嚴重便秘可使用軟便劑或灌腸劑,肛門泡溫水,藉以鬆弛肛門括約肌。若因痔瘡或肛裂導致便秘,則需尋求直腸外科醫師處理。
3. 升高馬桶座椅好排便,使用扶手欄安全上下馬桶。
4. 不要忍著便意,過一會兒想解便反而解不出來。
5. 可食用梅乾、李子、果汁等自然的軟便劑。
6. 減少食用肥肉脂肪、醣類及牛奶、餅乾、蛋糕等精緻加工食品。
7. 用大型圖案標示廁所位置。
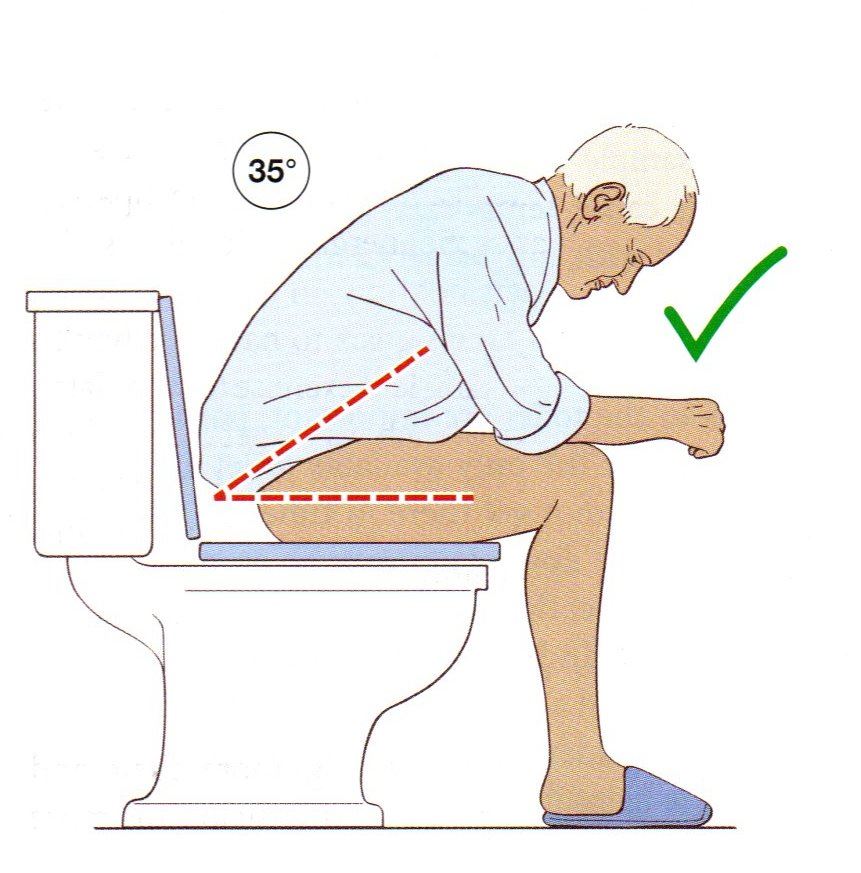
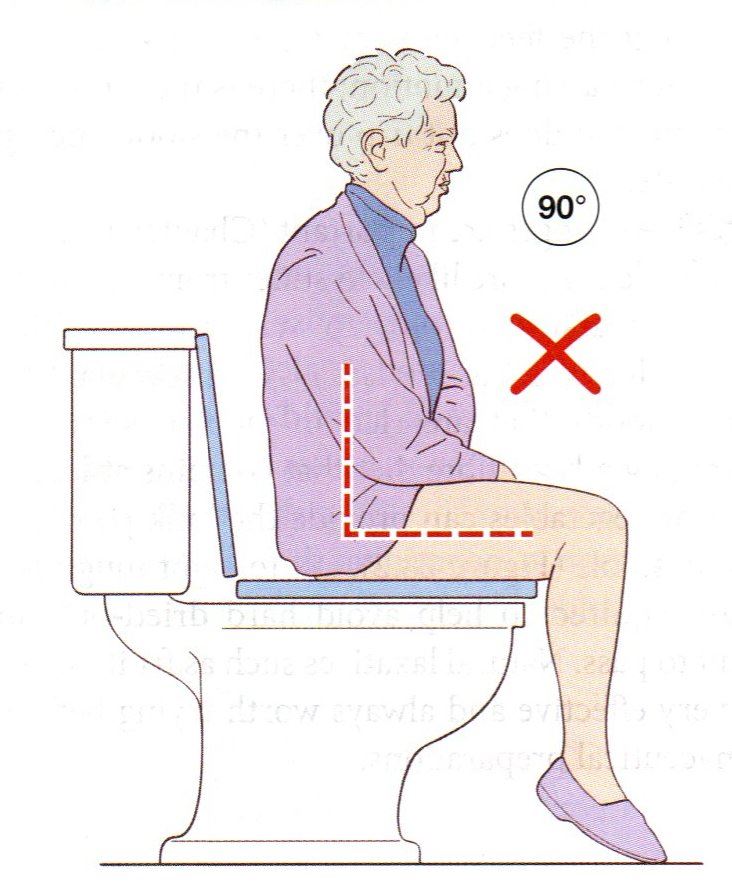 ▲ 上圖:蹲馬桶正確姿勢;下圖:蹲馬桶錯誤姿勢
五、皮膚的照護要領:
▲ 上圖:蹲馬桶正確姿勢;下圖:蹲馬桶錯誤姿勢
五、皮膚的照護要領:
1. 健康的皮膚事關身心靈全人的舒適感,微小的破皮傷口若不處理會演變成局部感染,甚至全身的菌血症或敗血症,特別是免疫力低的老年失智患者。良好的皮膚保養,需要有充足的睡 眠與營養,以及保持皮膚的清潔與乾燥。
2. 皮膚傷害的原因:
(1)壓力:久坐或長期臥床容易在骨頭突出的部位形成褥瘡、傷口潰瘍。
(2)拉扯:老年患者的皮膚很薄、容易碎裂、搬運身體時容易不小心撕裂皮膚。
(3)摩擦:不良的助行器、脊椎手術固定架、長期摩擦易形成傷口,氧氣鼻管也會刺激鼻腔。
(4)乾燥:冬天時老年患者皮膚乾燥、表皮油脂分泌減少,容易乾裂而發癢,抓癢若抓傷皮膚容易感染。
3. 照護要領:
(1)良好的營養及足夠的水分對傷口癒合很重要。例如:優良的蛋白質、維他命C、鋅等。
(2)睡眠有助於細胞修復、生長荷爾蒙(再生機能)分泌及免疫力的提升、抗利尿激素增加,使水分存留皮膚細胞,協助傷口癒合。
(3)久坐或長期臥床必須每2~4小時變換姿勢,避免褥瘡。久坐者建議每小時起來走走。
(4)戒除香煙:抽煙使心血管變窄,減少維他命C的吸收及皮膚的氧化作用,使傷口難癒合。
(5)臥床患者使用正、負交叉變換的氣墊床墊。更換堅硬且刺激性的支架、鼻胃管、氧氣鼻管等,換成摩擦刺激少的良好材質。
(6)尿失禁或便溺失智患者的會陰部及肛門周圍皮膚要保持清潔及乾燥,可塗些保護油膏。
(7)勤洗澡,將皮膚的汗水、廢物、皮屑清除掉。肥皂泡沫含有鹼性會刺激皮膚,要沖洗乾淨,保持皮膚的中性。
六、營養的照護要領:
1. 失智患者因感官退化而喜好味道更重、更甜、更辛辣的食物,健康的飲食不僅能提升心靈的幸福感,也能促進良好的睡眠、供給活動能量、改善腸道的健康。
2. 失智患者因進食量不足或是消化吸收代謝的問題而產生體重減輕、疲倦、嗜睡、情緒低落、注意力不集中等的營養不良現象。
3. 照護要領:
(1)患者進食的時候切勿問話,避免嗆到、噎到。
(2)待嘴裡食物吞嚥完之後,再吃第二小口。
(3)碗盤跟餐桌用不同顏色來分辨食物。
(4)若患者無法久坐或喜歡走動,可提供用手拿的食物,例如三明治。
(5)照顧者可以坐下來舉杯喝水,讓失智者模仿。
(6)若患者已經吞嚥困難,須使用鼻胃管灌食流質食物。
(7)每日監測患者的食物水分的攝取量及體重的變化。
(8)進食或喝水的時候,身體要稍微前傾,避免後傾而食物誤入氣管。
(9)歡迎家屬協助進食。
(10)會診營養師諮詢使用輔助食品,保持足夠的營養供給。
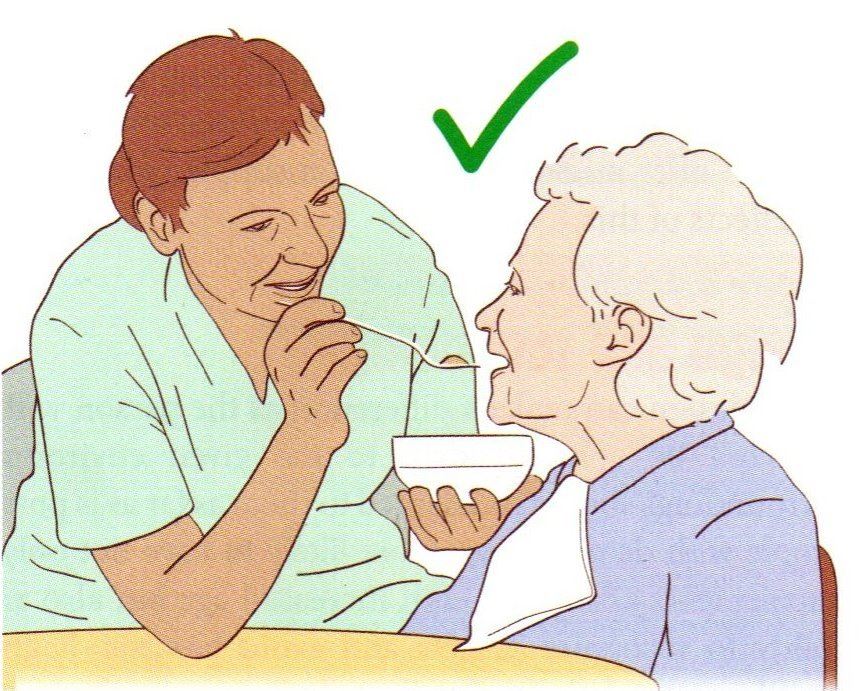
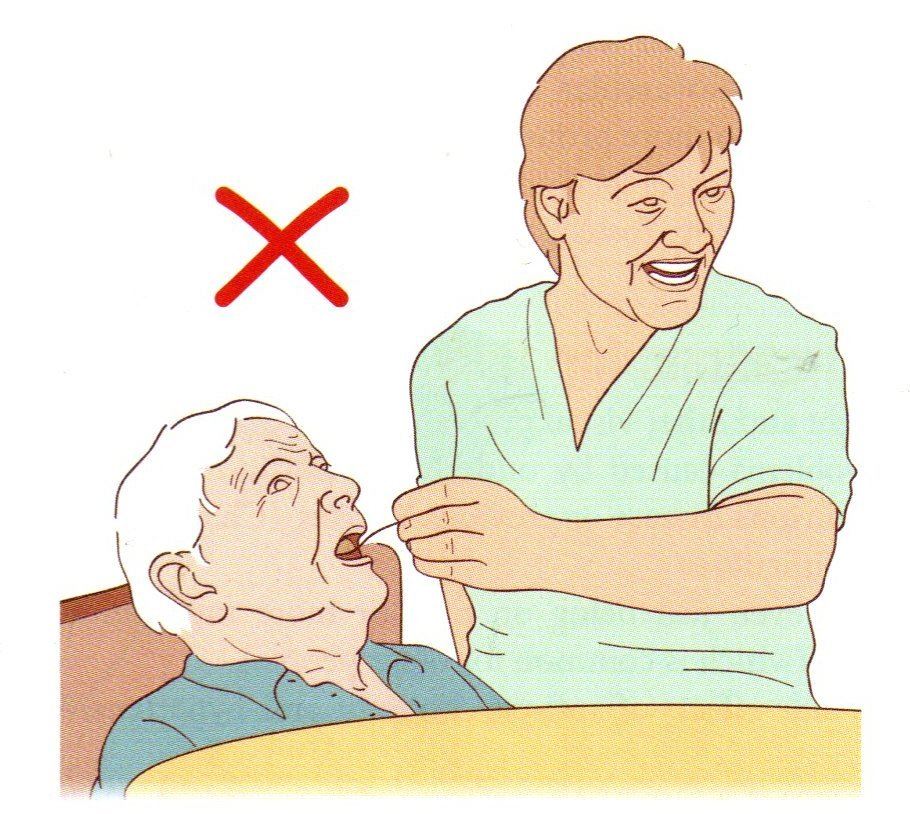 ▲ 上圖:正確餵食方式;下圖:錯誤餵食方式
▲ 上圖:正確餵食方式;下圖:錯誤餵食方式